สำรวจจำนวนและแผนจัดสรรวัคซีนโควิด-19 ปี 64
ข้อมูลกรมควบคุมโรค กระทรวงสาธารณสุข ระบุว่า วัคซีนโควิด-19 ที่ไทยมีอยู่ขณะนี้ ได้แก่ วัคซีน CoronaVac ของ บริษัทสัญชาติจีนชื่อ SINOVAC BIOTEC จำกัด จำนวน 5,500,000 โดส และ วัคซีน Oxford-AstraZeneca ของบริษัทยาสัญชาติอังกฤษ-สวีเดน จำนวน 117,000 โดส
นอกจากนี้ไทยยังรอให้ บจ.สยามไบโอไซเอนส์ บริษัทในพระปรมาภิไธย ผลิตวัคซีนและส่งมอบวัคซีน Oxford-AstraZeneca จำนวน 61 ล้านโดส รวมเป็นจำนวนวัคซีนทั้งหมด 66,617,000 โดส สำหรับ 33,308,500 คน คิดเป็นร้อยละ 50 ของจำนวนประชากรทั่วประเทศ
ล่าสุด รัฐบาลได้ปรับแผนการฉีดวัคซีนโควิด-19 ให้ได้ 100 ล้านโดส ใน 50 ล้านคน หรือคิดเป็นร้อยละ 70 ของจำนวนผู้ที่อยู่ในประเทศไทยภายในเดือนธันวาคม 2564 นั่นหมายถึงผู้ที่ได้รับวัคซีนไม่ได้จำกัดอยู่เพียงผู้มีสัญชาติไทยอีกต่อไป แต่ยังรวมถึงแรงงานต่างชาติ และผู้อาศัยชาวต่างชาติสัญชาติต่างๆ ส่งผลให้ประเทศไทยมีความต้องการวัคซีนเพิ่มขึ้นอีก 33,383,000 โดส สำหรับ 16,619,500 คน จากเดิมที่มีอยู่แล้วประมาณ 66 ล้านโดส เพื่อฉีดวัคซีนให้ได้ทั้งหมด 100 ล้านโดส
กระทรวงสาธารณสุข คาดว่า ภายในเดือนพฤษภาคมนี้ บุคลากรทางการแพทย์ 1,200,000 คน และบุคลากรด่านหน้า 1,800,000 คน จะได้รับวัคซีนครบถ้วน
เบื้องต้นบุคลากรเหล่านี้ต่างได้รับการจัดสรรวัคซีน SINOVAC เนื่องจาก AstraZeneca สงวนไว้ให้ผู้มีอายุมากกว่า 60 ปีขึ้นไปในภาวะที่มีวัคซีนจำนวนจำกัด อย่างไรก็ตามการจัดสรรวัคซีน AstraZeneca ถูกวิพากษ์จากสื่อสังคมออนไลน์หลายครั้งว่าจัดสรรให้กับผู้มีอายุมากกว่า 60 ปีขึ้นไปจริงหรือไม่ เนื่องจากมีการจัดสรรวัคซีนชนิดนี้ให้กับบุคคลที่ไม่ใช่กลุ่มเป้าหมายปรากฎในการรายงานข่าวของสื่อต่างๆ เป็นระยะ
ช่วงเดือนมิถุนายน - กรกฎาคม 2564 บจ.สยามไบโอไซเอนส์ จะส่งมอบวัคซีน AstraZeneca จำนวน 16 ล้านโดส กลุ่มต่อไปที่จะได้รับวัคซีนคือประชาชน แบ่งเป็น กลุ่มผู้ป่วยโรคเรื้อรัง 7 กลุ่มโรค จำนวน 4,300,000 คน และกลุ่มผู้มีอายุมากกว่า 60 ปีขึ้นไป 11,700,000 คน ทั้งสองกลุ่มนี้จะเริ่มฉีดวัคซีนช่วงเดือนมิถุนายน - กรกฎาคม หลังจาก เปิดให้ลงทะเบียนผ่านระบบหมอพร้อมเมื่อวันที่ 1 พฤษภาคม 2564 ขณะที่ กลุ่มประชาชนอายุ 18 - 59 ปี จำนวน 31 ล้านคนจะเริ่มฉีดวัคซีนในเดือนสิงหาคม - กันยายน 2564 เป็นต้นไป โดยเปิดลงทะเบียนผ่านหมอพร้อมวันที่ 1 กรกฎาคม 2564
หลังจาก โรงพยาบาลเอกชน สภาอุตสาหกรรมแห่งประเทศไทย และหอการค้าไทยพยายามเรียกร้องให้รัฐบาลเปิดช่องให้เอกชนร่วมกันจัดหาวัคซีนทางเลือก ล่าสุดทางรัฐบาลได้เปิดทางให้เอกชนสามารถนำเข้าวัคซีนมาใช้ได้ภายใต้กฎเกณฑ์ของกระทรวงสาธารณสุข กลุ่มที่เดินหน้าจัดหาวัคซีนอยู่ในขณะนี้คือ สภาอุตสาหกรรมแห่งประเทศไทยและโรงพยาบาลเอกชนต่างๆ
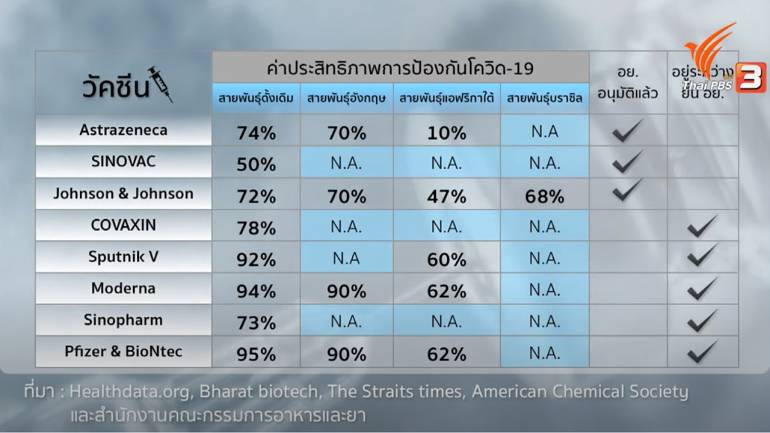
ข้อมูลจากสํานักงานคณะกรรมการอาหารและยา หรือ อย. ระบุว่า ขณะนี้ มีวัคซีนโควิด-19 จากสามบริษัทที่ได้รับการอนุมัติขึ้นทะเบียน อย. แล้ว ได้แก่ วัคซีน Oxford- AstraZeneca วัคซีน SINOVAC และวัคซีน Johnson & Johnson
ส่วนวัคซีนที่อยู่ระหว่างการขอขึ้นทะเบียนกับ อย. ได้แก่ COVAXIN โดยบริษัทผู้ผลิตวัคซีนสัญชาติอินเดีย วัคซีน Sputnik V จากรัสเซีย วัคซีน Moderna จากสหรัฐอเมริกา วัคซีน Sinopharm จากประเทศจีน และวัคซีน Pfizer and BioNtec จากสหรัฐอเมริกา
สำหรับการเจรจาจัดหาวัคซีนเพิ่มเติมอีก 35 ล้านโดส เบื้องต้น รัฐบาลได้รับการตอบรับจาก Sputnik V, Johnson & Johnson และ Pfizer แต่ยังไม่มีรายละเอียดเรื่องจำนวนการสั่งซื้อ งบประมาณ และกำหนดการส่งมอบวัคซีนที่ชัดเจนประกาศออกมา
เลือกวัคซีนที่ฉีดไม่ได้ แต่เลือกปฏิเสธรับวัคซีนได้
ในเอกสาร “แนวทางการให้วัคซีนโควิด-19 ในสถานการณ์การระบาดปี 64 ของประเทศไทย” ซึ่งจัดทำโดยกรมควบคุมโรค ระบุว่า ขณะนี้วัคซีนโควิด-19 หลายชนิดได้รับการพัฒนาและผลิตสำเร็จ วัคซีนบางชนิดได้รับอนุญาตทะเบียนแบบฉุกเฉิน (Emergency Use Authority: EUA) จากประเทศของบริษัทผู้ผลิตเองและจากประเทศที่นำวัคซีนไปใช้ และวัคซีนบางชนิดอาจจะยังไม่ได้รับอนุญาตทะเบียน แต่รัฐบาลบางประเทศก็นำไปใช้ก่อน
สำหรับประเทศไทย วัคซีนโควิด-19 ทุกชนิดที่นำมาใช้ในประเทศ ต้องผ่านการพิจารณาและยอมรับจากคณะกรรมการ/คณะอนุกรรมการด้านวิชาการคณะอนุกรรมการอำนวยการบริหารจัดการการให้วัคซีนฯ และคณะทำงานหลายคณะ ซึ่งประกอบด้วยผู้เชี่ยวชาญ ผู้ทรงคุณวุฒิจากหลายสาขาและภาคส่วน ที่สำคัญจะต้องผ่านการพิจารณาอนุญาตขึ้นทะเบียนแบบพิเศษ เรียกว่า “Conditional approval for emergency use authorization” จากสำนักงานคณะกรรมการอาหารและยา (อย.) ในช่วงสถานการณ์การระบาดของโรคโควิด- 19 เพื่อสร้างความมั่นใจให้แก่ประชาชนทุกคนที่สมัครใจรับวัคซีน
จากข้อมูลดังกล่าวจะเห็นว่า ประชาชนมีสิทธิปฏิเสธรับวัคซีนโควิด-19 หากไม่มั่นใจในความปลอดภัยหรือกังวลถึงเหตุการณ์ไม่พึงประสงค์หลังรับวัคซีนที่อาจเกิดขึ้นได้ โดยสามารถพิจารณาข้อมูลคำแนะนำการใช้วัคซีนทั้งสองชนิดที่กรมควบคุมโรคได้จัดทำไว้ ดังนี้
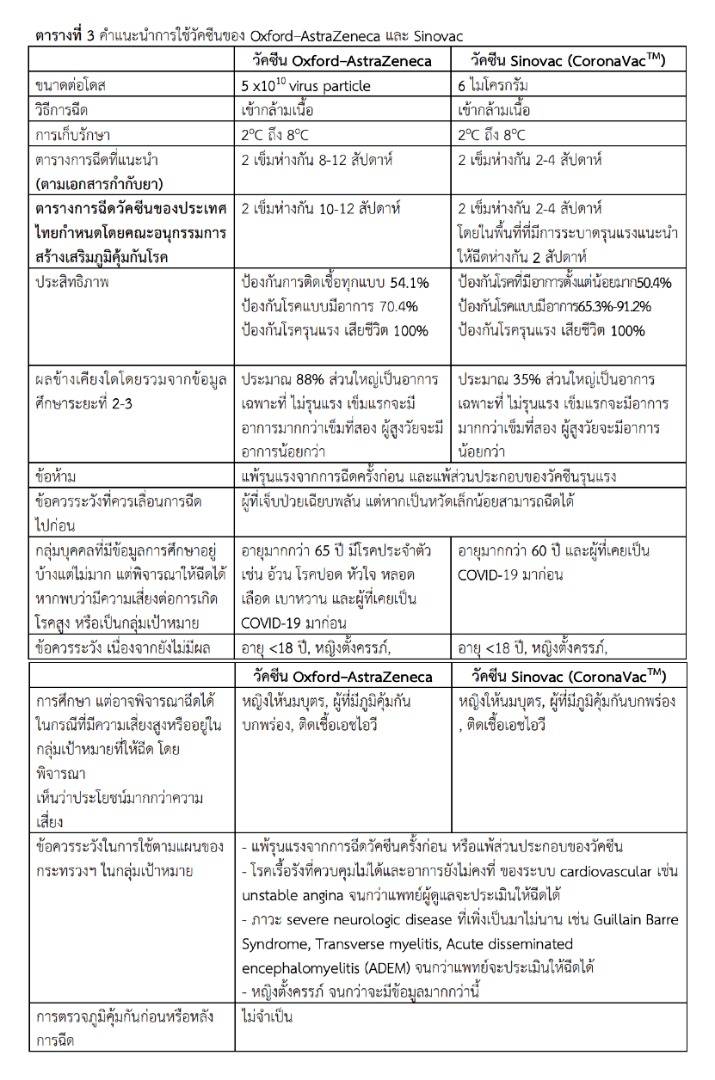
ภาพ: เปรียบเทียบประสิทธิภาพและคุณสมบัติวัคซีน Oxford-AstraZeneca และ SINOVAC, จากเอกสาร “แนวทางการให้วัคซีนโควิด-19 ในสถานการณ์การระบาดปี 64 ของประเทศไทย” โดยกรมควบคุมโรค
ความปลอดภัยวัคซีนโควิด-19 เขย่าความมั่นใจคนไทย
- วัคซีน SINOVAC

ปัจจุบัน กรมควบคุมโรค กระทรวงสาธารณสุขจัดสรรวัคซีน SINOVAC ให้จังหวัดต่างๆ ไปแล้วมากกว่า 1,900,000 โดส จากรายงานข่าวที่ผ่านมาพบอาการผิดปกติหลังการฉีดวัคซีนชนิดนี้ในหลายพื้นที่ เช่น ผู้รับวัคซีนใน จ.ระยอง 6 คน มีอาการคล้ายอัมพฤกษ์แต่กลับมาเป็นปกติหลังได้รับยาละลายลิ่มเลือด ขณะที่ จ.ลำปาง พบว่าการฉีดวัคซีน SINOVAC ให้บุคลากรทางการแพทย์ เมื่อวันที่ 21 เมษายน 2564 มีบุคลากรของโรงพยาบาลลำปาง 10 คน มีอาการชา ใจสั่น ปวดแขน หนึ่งในนั้นเป็นพยาบาลที่มีอาการรุนแรงกว่าคนอื่น เนื่องจากแขนขาอ่อนแรง เวียนศีรษะ อาเจียน แต่เมื่อได้รับการรักษา ทั้งหมดก็หายเป็นปกติ
ศ.นพ.ธีระวัฒน์ เหมะจุฑา หัวหน้าศูนย์วิทยาศาสตร์สุขภาพโรคอุบัติใหม่ คณะแพทยศาสตร์ โรงพยาบาลจุฬาลงกรณ์ สภากาชาดไทย ให้สัมภาษณ์กับ Hfocus.org เกี่ยวกับกรณีนี้ว่า การที่ ผู้เชี่ยวชาญที่ จ.ลำปาง ต้องทำการสอดสายแล้วฉีดสีเข้าเส้นเลือดสมอง (Angiogram) และให้ยาขยายหลอดเลือดเฉพาะที่ หรือ ที่ จ.ระยอง และ โรงพยาบาลสมเด็จ ณ ศรีราชา จ.ชลบุรี ให้ยาสลายลิ่มเลือด (Thrombolysis) 6 คน แสดงชัดเจนว่าเข้าเกณฑ์ของสโตรก (Stroke) หรือภาวะเส้นเลือดสมองผิดปกติเฉียบพลัน
นอกจากนี้ หลังการฉีด SINOVAC ที่ จ.สุรินทร์ ยังพบ 17 คนมีอาการไม่พึงประสงค์ คือ ปวดศีรษะและชาครึ่งซีก ส่วนที่ จ.อุบลราชธานี และ จ. ขอนแก่น พบอาการแขนขาอ่อนแรงค่อนข้างมาก ทั้งนี้ที่โรงพยาบาลสุรินทร์นั้นพบว่าในกรณีของผู้หญิงซึ่งส่วนมากอายุน้อยทั้งสิ้น อาจมีความสัมพันธ์เกี่ยวข้องกับระยะที่มีประจำเดือน รวมทั้งในช่วงก่อนและหลังที่มีประจำเดือนประมาณ 7 วัน ดังนั้น กรณีวัคซีน SINOVAC ควรหลีกเลี่ยงในผู้หญิงที่กำลังมีประจำเดือน เพราะฮอร์โมนอาจมีส่วนเกี่ยวข้องได้
นพ.โอภาส การย์กวินพงศ์ อธิบดีกรมควบคุมโรค ให้ข้อมูลว่า หลังจากคณะกรรมการอิสระวินิจฉัยแล้วว่า อาการที่เกิดขึ้นไม่ส่งผลกระทบต่อสุขภาพผู้รับวัคซีนมากนัก และไม่มีรายใดที่มีความผิดปกติจนถึงขึ้นต้องหยุดฉีดวัคซีน จึงตัดสินใจให้เดินหน้าฉีดวัคซีน SINOVAC ต่อ เนื่องจากสถานการณ์การระบาดในประเทศยังรุนแรง ดังนั้นการฉีดวัคซีนต่อไปจะมีประโยชน์มากกว่า
อธิบดีกรมควบคุมโรค ยังอธิบายต่อว่า เหตุการณ์ไม่พึงประสงค์ภายหลังได้รับการสร้างเสริมภูมิคุ้มกันโรค หรือ Adverse events following immunization (AFFI) ต่างจากผลข้างเคียง (Side Effect) หลังจากรับวัคซีน และอาการแพ้วัคซีน (Allergic Reactions)
เวลาเราฉีดวัคซีน สิ่งที่เราต้องการคือเจ็บน้อยแล้วสร้างภูมิคุ้มกัน อาการอื่นๆ นอกเหนือจากนั้นคือเหตุการณ์ไม่พึงประสงค์
นพ.โอภาส ระบุว่า หากฉีดวัคซีนแล้วมีอาการปวด เป็นไข้ เหมือนจะเป็นไข้หวัดใหญ่ ถือว่าเป็นเหตุการณ์ไม่พึงประสงค์ชนิดไม่รุนแรงซึ่งทางเจ้าหน้าที่จะบันทึกไว้ทั้งหมด แต่หากมีอาการทางระบบประสาท เช่น ปากเบี้ยว ชาครึ่งตัว คลื่นไส้ อาเจียน วิงเวียนศีรษะ บ้านหมุน ถือว่าเป็นเหตุการณ์ไม่พึงประสงค์ชนิดรุนแรง บางรายอาจรุนแรงมากขนาดเข้ารักษาตัวที่โรงพยาบาลและอาจเสียชีวิตในเวลาต่อมา
เมื่อพบเหตุการณ์ไม่พึงประสงค์ชนิดรุนแรง จะมีการวินิจฉัยโดยคณะกรรมการอิสระซึ่งเป็นคณะกรรมการทางวิชาการเข้าไปตรวจสอบโดยดูจากประวัติการฉีดวัคซีน ประวัติโรคประจำตัว ประวัติจากห้องปฏิบัติการ ในรายที่เสียชีวิตต้องดูผลการชันสูตรศพร่วมด้วย เพื่อวิเคราะห์สาเหตุอาการไม่พึงประสงค์
“การวินิจฉัยของคณะกรรมการอิสระสามารถวิเคราะห์ออกมาได้สามทาง คือ หนึ่ง เหตุการณ์นั้นไม่เกี่ยวกับวัคซีน ยกตัวอย่างเช่น การเสียชีวิตของพระภิกษุสงฆ์รูปหนึ่งที่ฉีดวัคซีนได้หนึ่งวันก่อนจะมรณภาพ จากผลการชันสูตรศพพบว่าสาเหตุการเสียชีวิตมาจากโรคเกี่ยวกับหัวใจไม่ใช่วัคซีน ถ้าเป็นแบบนี้เราก็จะระบุว่าไม่เกี่ยวกับวัคซีน ให้ฉีดวัคซีนต่อไปได้
กรณีที่สองคือ เหตุการณ์ที่เกิดจากการฉีดวัคซีน เช่น หากฉีดเข้าไปแล้วประมาณ 5 นาทีแล้วมีผื่นขึ้น ความดันตก เหงื่อออก แล้วหายใจไม่ออก แพทย์ก็ให้ยารักษาไปจนหายไปเป็นปกติ แบบนี้อาการชัด คณะกรรมการฯ ก็จะวินิจฉัยว่าเกิดจากวัคซีน เนื่องจากเป็นการแพ้วัคซีน โดยอาการแพ้วัคซีนจะเกิดขึ้นภายใน 15 นาทีหลังการฉีด อาการที่สังเกตได้คือ ผื่นขึ้น หายใจไม่ออก หลอดลมตีบ ความดันตก แล้วพอให้ยาแก้ไขก็หายกลับมาเป็นปกติ ดังนั้นจึงอยากให้เข้าใจตรงกันว่าเหตุการณ์ไม่พึงประสงค์หลับรับวัคซีนและการแพ้วัคซีนนั้นไม่เหมือนกัน
แต่หากถามว่าเกิดจากวัคซีนแล้วมันเป็นเหตุการณ์ปกติไหม ก็ตอบได้ว่ามันเป็นเหตุการณ์ปกติ เพราะคนเรามีโอกาสแพ้ยาหรือวัคซีนอยู่แล้ว ซึ่งคำนวณประมาณการณ์ไว้แล้วว่าถ้าเกิดขึ้นในอัตราส่วน 1:100,000 ถือว่าเรื่องปกติ เป็นการแพ้วัคซีนเป็นเหตุการณ์ไม่พึงประสงค์ แต่เป็นสิ่งปกติที่เกิดขึ้นได้ เพราะฉะนั้นก็ไม่ต้องหยุดฉีดวัคซีน ก็ให้ฉีดต่อไป
อีกประการหนึ่งคือ เหตุการณ์ที่น่าจะเกี่ยวข้องกับวัคซีน หมายถึงยังไม่มีข้อมูลมากพอที่จะหาข้อสรุปได้ว่าเป็นอย่างไร”
ด้านนายอนันต์ จงแก้ววัฒนา นักไวรัสวิทยา ศูนย์พันธุวิศวกรรมและเทคโนโลยีชีวภาพแห่งชาติ (ไบโอเทค) สวทช. ให้ข้อมูลว่า
อาการไม่พึงประสงค์หลังฉีดวัคซีน SINOVAC เช่น อาการอ่อนแรง คล้ายอัมพฤกษ์ เป็นสิ่งที่อยู่ในความคาดหวังว่าอาจเกิดขึ้นได้ แต่ไม่ใช่เรื่องปกติ
เขาอธิบายต่อว่า เมื่อพิจารณาจากการผลิตวัคซีน SINOVAC ซึ่งเป็นวัคซีนชนิดเชื้อตาย ทางผู้ผลิตจะเลี้ยงไวรัสจำนวนมากไว้ในถัง จากนั้นใช้สารเคมีที่ทำให้ตัวไวรัสหมดสภาพ โดยหลักการแล้วเมื่อฉีดวัคซีนชนิดนี้เข้าไปในร่างกาย ร่างกายก็จะจดจำหน้าตาของโปรตีนหนาม (Spike Protein) ของตัวไวรัส เพื่อสร้างระบบภูมิคุ้มกัน ทั้งนี้ บนตัวไวรัสไม่ได้มีเพียงแค่โปรตีนหนามเท่านั้น แต่ยังมีโปรตีนชนิดอื่นๆ ที่อยู่บนผิวอนุภาคของไวรัส เช่น โปรตีน E (Envelope) และ M (Membrane)
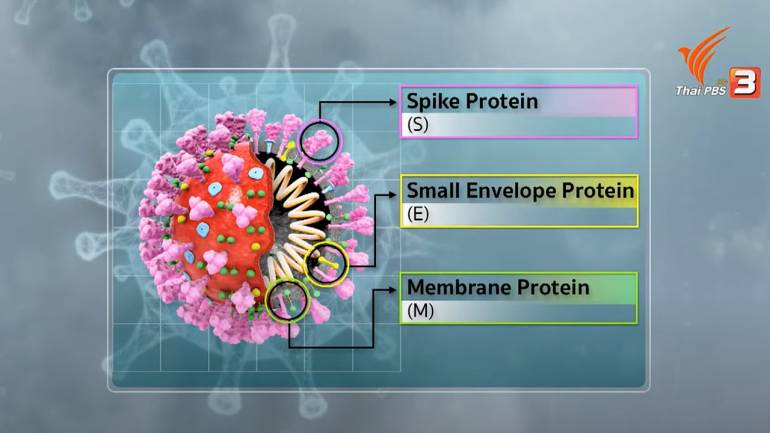
“ถ้าหากอนุมานจากอาการข้างเคียงที่เกิดขึ้น หลังได้รับวัคซีน SINOVAC ก็เป็นไปได้ว่าอาจมาจากปริมาณของโปรตีนชนิด E และ M ซึ่งอยู่ในขวด ไม่มีใครรู้ว่าอยู่ที่เท่าไร มากน้อยขนาดไหน เพราะเมื่อเราผลิตวัคซีน เราดูแค่ปริมาณตัวโปรตีนหนามเท่านั้น ว่ามีปริมาณมากพอที่จะทำให้เกิดภูมิคุ้มกันในร่างกายหรือไม่ แต่โปรตีนตัวเล็กๆ อย่าง E และ M บางล็อตการผลิต อาจมีมากหรือน้อย ซึ่งหากมีปริมาณมากเกินไปในคนบางคน ก็อาจทำให้อาการแพ้ ข้อมูลเหล่านี้เป็นความรู้ใหม่ที่ต้องการการทดสอบเพิ่มเติม
นอกจากนี้ วัคซีนเชื้อตายของ SINOVAC ต่างจากวัคซีนแพลตฟอร์ม mRNA และ Viral Vector ที่ใช้เพียงโปรตีนหนามเท่านั้น ไม่มีโปรตีนชนิดอื่นๆ เจือปน อย่างไรก็ตามก็ต้องติดตามดูกันต่อว่า อาการข้างเคียงเช่นนี้ จะเกิดขึ้นกับวัคซีนเชื้อตายชนิดอื่นๆ หรือไม่ เช่น วัคซีน COVAXIN ของ บริษัท Bharat Biotech จากประเทศอินเดีย ที่มีแนวโน้มสูงว่า จะถูกนำเข้ามาใช้ในไทย หากเกิดอาการข้างเคียงแบบเดียวกันเกิดขึ้นอีก ก็อาจอนุมานร่วมได้ว่า มันเกิดจากโปรตีนชนิดอื่นที่อยู่บนไวรัสเชื้อตาย แต่ตอนนี้เรายังไม่มีข้อมูลมากพอที่จะสรุปอะไรได้”
นักไวรัสวิทยากังวลว่า หากอาการไม่พึงประสงค์หลังรับวัคซีน SINOVAC สร้างความไม่เชื่อมั่นให้ผู้ที่รับวัคซีนเข็มแรก และทำให้พวกเขาไม่เข้ารับวัคซีนเข็มที่สอง ซึ่งอาจทำให้เกิดการกลายพันธุ์ของสายพันธุ์ไวรัสขึ้นในผู้รับวัคซีนเข็มแรกเมื่อติดเชื้อโควิด-19 เนื่องจากตัวไวรัสจะพัฒนาตนเองให้หลีกเลี่ยงการตรวจจับจากภูมิคุ้มกันซึ่งยังไม่สามารถรับมือกับไวรัสได้ดีพอ เนื่องจากฉีดวัคซีนไม่ครบโดส
- วัคซีน Oxford-AstraZeneca
จากแผนฉีดวัคซีนของกระทรวงสาธารณสุข ระบุว่า นอกจากวัคซีน SINOVAC จำนวน 5,500,000 โดสที่สั่งซื้อเข้ามา วัคซีนล็อตใหญ่จำนวน 61 ล้านโดสที่ไทยจะใช้ คือ วัคซีน Oxford-AstraZeneca ที่ผลิตโดยโรงงาน บจ.สยามไบโอไซเอนซ์ คิดเป็นร้อยละ 94 ของวัคซีนทั้งหมดที่มีอยู่ในขณะนี้
ในรายงานของหน่วยงานกำกับดูแลด้านยาและผลิตภัณฑ์สุขภาพของสหราชอาณาจักร (MHRA) และหน่วยงานกำกับดูแลด้านยาและผลิตภัณฑ์สุขภาพของยุโรป (EMA) ที่ระบุถึงวัคซีน Oxford-AstraZeneca ว่า พบความสัมพันธ์การเกิดภาวะลิ่มเลือดอุดตันร่วมกับภาวะเกล็ดเลือดของผู้ที่ได้รับวัคซีนโควิด-19 ของ AstraZeneca ในอัตรา 2-4 ต่อการฉีดหนึ่งล้านครั้ง โดยมีข้อสังเกตว่าส่วนใหญ่เกิดขึ้นหลังการฉีดวัคซีนเข็มแรก แต่ความเสี่ยงที่จะเสียชีวิตหลังจากติดเชื้อโควิด-19 ยังสูงกว่าความเสี่ยงที่เกิดจากผลข้างเคียงของวัคซีน
ทาง MHRA พบข้อมูลที่บ่งชี้ว่าพบลิ่มเลือดอุดตันในกลุ่มผู้ใหญ่ตอนต้นสูงกว่ากลุ่มอื่นเล็กน้อย ดังนั้น หากเป็นไปได้ผู้ที่มีอายุต่ำกว่า 30 ปีและไม่มีโรคประจำตัวควรได้รับการฉีดวัคซีนชนิดอื่นแทน โดยช่วงต้นเดือนเมษายนที่ผ่านมา อังกฤษสั่งพักการทดลองวัคซีน AstraZeneca ในเด็ก ระหว่างที่มีการตรวจสอบกรณีลิ่มเลือดอุดตันในผู้ใหญ่ ส่วนประเทศเยอรมนี สเปน และอิตาลีระงับการฉีดวัคซีนชนิดนี้ให้กับผู้มีอายุต่ำกว่า 60 ปี ขณะที่ฝรั่งเศสแนะนำให้ฉีดในผู้ที่มีอายุ 55 ปีขึ้นไป
ถึงแม้ว่า MHRA จะระบุว่าความเสี่ยงจากการฉีดวัคซีนตัวนี้อยู่ในอัตราที่น้อยมาก เมื่อเทียบกับความเสี่ยงที่จะเสียชีวิตหากติดเชื้อโควิด-19 แต่ประเทศเดนมาร์กได้ตัดสินใจเป็นชาติแรกในยุโรปที่ยกเลิกการใช้วัคซีน AstraZeneca อย่างถาวรไปแล้วในปัจจุบัน
เมื่อวันที่ 15 มี.ค. 2564 บริษัท AstraZeneca เปิดเผยว่า จากการศึกษาทบทวนอย่างละเอียดเกี่ยวกับข้อมูลด้านความปลอดภัยของวัคซีนป้องกันโควิด-19 ของ AstraZeneca กับประชาชนที่ได้รับการฉีดวัคซีนกว่า 17 ล้านคนในสหภาพยุโรปและสหราชอาณาจักร ไม่พบว่ามีหลักฐานใดชี้ให้เห็นถึงอัตราความเสี่ยงที่เพิ่มขึ้นของภาวะลิ่มเลือดอุดกั้นในปอด ภาวะลิ่มเลือดอุดตันในหลอดเลือดดำส่วนลึกหรือภาวะเกล็ดเลือดตํ่าในกลุ่มอายุ เพศ รุ่นการผลิต หรือไม่ว่าจะในประเทศใดก็ตาม
สมรภูมิสู้ไวรัสกลายพันธุ์ ยิ่งตรวจจับไว ยิ่งได้เปรียบ
องค์การอนามัยโลก (WHO) ระบุว่า เมื่อไวรัสแพร่ระบาดเป็นวงกว้างและทำให้ประชากรติดเชื้อเป็นจำนวนมาก โอกาสการกลายพันธุ์ของไวรัสก็จะเพิ่มมากขึ้น การกลายพันธุ์ของไวรัสแทบไม่มีผลต่อความสามารถทำให้เกิดการติดเชื้อและเกิดโรค แต่การเปลี่ยนแปลงในตำแหน่งสารพันธุกรรมของไวรัสอาจส่งผลต่อคุณสมบัติการแพร่เชื้อ เช่น แพร่กระจายเชื้อได้มากขึ้นหรือลดลง หรือส่งผลต่อความรุนแรงของโรค เช่น ทำให้เกิดความรุนแรงของโรคที่มากขึ้นหรือลดลงก็ได้
องค์การอนามัย ระบุให้ไวรัสโควิด-19 จำนวน 3 สายพันธุ์ ได้แก่ สายพันธุ์อังกฤษ (B.1.1.7) ซึ่งถูกค้นพบครั้งแรกที่สหราชอาณาจักร สายพันธุ์แอฟริกาใต้ (B.1.351) ซึ่งถูกค้นพบครั้งแรกที่ประเทศแอฟริกาใต้ และสายพันธุ์บราซิล (P.1) เป็นสายพันธุ์ที่น่ากังวล (Variant of Concerned) เนื่องจากแพร่กระจายได้ง่ายและรวดเร็วกว่าสายพันธุ์ดั้งเดิม และยังพบว่าสายพันธุ์แอฟริกาใต้และสายพันธุ์บราซิลมีความสามารถหนีภูมิคุ้มกัน ส่งผลให้วัคซีนโควิด-19 มีประสิทธิภาพลดลงหรือแทบไม่มีผลต่อไวรัสทั้งสองสายพันธุ์ อย่างไรก็ตาม องค์การอนามัยโลกกำลังศึกษาสายพันธุ์อินเดีย (B.1617) เพื่อศึกษาผลกระทบของสายพันธุ์นี้ หลังประเทศอินเดียกำลังเผชิญกับการระบาดของโรคที่รุนแรงมาก
นายอนันต์ จงแก้ววัฒนา นักไวรัสวิทยา จากไบโอเทค สวทช. ให้ความเห็นว่าเป็นเรื่องยากที่จะป้องกันไม่ให้ไวรัสสายพันธุ์ต่างๆ เข้ามายังประเทศไทย เนื่องจากไวรัสมีขนาดเล็กมากและไม่สามารถมองเห็นได้ด้วยตาเปล่า สิ่งที่ประเทศไทยสามารถทำได้ในตอนนี้คือเพิ่มความสามารถของนักวิจัยไทยให้ตรวจจับเชื้อได้ไวยิ่งขึ้น
จริงๆ แล้วไม่มีเทคโนโลยีใดๆ ป้องกันไม่ให้ไวรัสกลายพันธุ์ได้ แต่เรามีเทคโนโลยีมากพอที่จะตั้งรับกับมันได้
นายอนันต์กล่าวว่า ปัจจุบัน สวทช. มีศูนย์จีโนมมิกส์ (Genomics) ซึ่งเป็นสถาบันจีโนมอันดับต้นๆ ของประเทศ สามารถถอดรหัสพันธุกรรมของไวรัสได้รวดเร็วมาก หากทางโรงพยาบาลต่างๆ ส่งตัวอย่างเข้ามาให้ศูนย์จีโนมมิกส์ถอดรหัสพันธุกรรมของไวรัสได้ไว ทางศูนย์ฯ ก็สามารถนำข้อมูลนี้แจ้งไปยังกรมควบคุมโรค เพื่อเตือนให้รับมือการระบาดได้รวดเร็วมากขึ้น
“สาเหตุที่สายพันธุ์อังกฤษเข้ามาสร้างความเสียหายอย่างมากในขณะนี้เป็นเพราะว่าเรารู้ช้า เกิดการระบาดจากคลัสเตอร์ทองหล่อไปยังที่ต่างๆ จนเราไม่สามารถควบคุมได้ หากในช่วงการระบาดแรกๆ มีการเก็บเชื้อและส่งตัวอย่างเข้ามาให้ถอดรหัสพันธุกรรม ก็จะช่วยให้การควบคุมทำได้ไวและจำกัดการระบาดให้อยู่ในวงแคบได้
เมื่อเราดูรหัสพันธุกรรมของไวรัสที่ศูนย์เชี่ยวชาญเฉพาะทางด้านไวรัสวิทยาคลินิก คณะแพทย์ศาสตร์ จุฬาลงกรณ์มหาวิทยาลัยถอดออกมาได้ เราจะพบว่าเป็นสายพันธุ์อังกฤษที่มีรูปร่างเหมือนกับสายพันธุ์อังกฤษที่พบในประเทศกัมพูชาเมื่อช่วงเดือนกุมภาพันธ์ 2564 ไม่ได้มีหน้าตาเหมือนกับสายพันธุ์อังกฤษที่พบว่ามีการระบาดในอังกฤษ ทีนี้หากย้อนเวลากลับไปได้ ถ้าเราสามารถตรวจจับเชื้อได้ไวกว่านี้ ช่วยกันถอดรหัสพันธุกรรมไวรัสได้ไวกว่านี้ ผมคิดว่าคลัสเตอร์ทองหล่ออาจจะไม่เกิดขึ้น
นักวิจัยไทยเราต้องคุยกัน แบ่งปันข้อมูลกัน เพราะการปิดข้อมูลไว้ไม่ได้เกิดประโยชน์ และไม่ช่วยป้องกันการระบาดในระดับประเทศได้”
อ่านข่าวที่เกี่ยวข้อง
"ไฟเซอร์" ยืนยันยังไม่ได้นำวัคซีนเข้าไทย - ส่งมอบผ่านรัฐบาลเท่านั้น
แพทย์รามาฯ เทียบประสิทธิภาพ-ความปลอดภัย “วัคซีน COVID-19”
จิราภรณ์ ศรีแจ่ม ผู้สื่อข่าวไทยพีบีเอส รายงาน
